中国妇产科专家谈“绝经激素治疗”(MHT)的风险评估 Benefit and Risk Assessment of Menopausal Hormone Therapy (MHT)
作者:侯海燕 郁琦
CNIW E-Journal, Vol. 5, No. 2
绝经是每位女性达到一定年龄后必然经历的过程,其临床表现为月经的永久性停止,实质是卵巢内卵泡自然耗竭。目前,绝经最大的误区是大多数人认为绝经是一个自然的事儿,是一个生理现象,难道需要干预吗?中国女性的预期寿命为79岁,平均绝经年龄为50岁左右,这意味从50岁开始将近30年的时间处于雌激素缺乏的状态,雌激素缺乏会带来一系列生理性变化,包括血管舒缩症状如潮热、夜汗,生殖泌尿道萎缩带来的尿道炎、阴道干燥、性生活不满意等,骨质疏松以及情绪改变、失眠等神经症状,可想而知,绝经后的生命质量会如何?
Menopause is a process that every woman inevitably experiences after reaching a certain age. Its clinical manifestation is the permanent cessation of menstruation, which is essentially the natural depletion of ovarian follicles. Currently, the biggest misconception about menopause is that most people think of it as a natural and physiological phenomenon that does not require any intervention. The life expectancy of Chinese women is 79 years, and the average age of menopause is around 50 years old. This means that from the age of 50, they will spend almost 30 years in a state of estrogen deficiency, which can lead to a series of physiological changes including vasomotor symptoms such as hot flashes and night sweats, urogenital atrophy leading to urinary tract infections, vaginal dryness, and unsatisfactory sexual life, as well as osteoporosis and neuropsychological symptoms such as emotional changes and insomnia. One can imagine the impact of menopause on the quality of life.

绝经激素治疗(menopause hormone therapy, MHT)不仅是缓解绝经期症状的最有效的措施,而且在“机会治疗窗”(绝经10年内)开始使用,还可有效的预防骨质疏松和心血管疾病,从而整体改善绝经期妇女的生命质量。但是,普通老百姓,谈“激素”色变,害怕“激素”带来的各种副作用。其实,绝经雌激素缺乏应该作为一个器官功能丧失来管理,就像甲状腺、胰岛功能丧失导致“甲减”、“糖尿病”需要服用相应的激素一样。
虽然国内更年期门诊的开展使越来越多的绝经女性获益,但是人们对MHT的认知仍存在一些误区,包括一些医学专业人士。大家最担心的是MHT是否会增加肿瘤、心血管疾病和死亡的风险。从2002年至今,国际绝经学会、WHI(Women’s Health Initiative)以及国内的相关专家,从临床实际、循证医学的角度不断探讨MHT使用的利弊风险,使国内外指南也得到完善,也让MHT得到更多的认可。
早在2002年,WHI的研究提示MHT会增加绝经后女性冠心病、卒中、血栓和乳腺癌的风险(图1),MHT治疗组在平均随访5.6年时被停用,这一结果,导致全世界MHT的使用被陷入否定。虽然2016年国际绝经学会根据WHI的研究重新进行了指南的修订,但是WHI的这一结论对人们思想的影响是持久的。
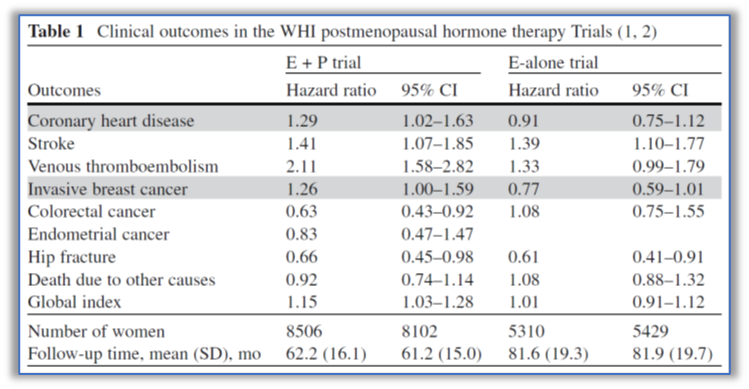

到2004年,WHI进行了单纯结合雌激素(CEE)的使用对绝经后子宫切除妇女的影响,结果发现使用CEE增加了中风的风险(HR=1.39, 95%CI:1.10-1.77),降低了髋部骨折的风险(HR=0.61, 95%CI:0.41-0.91),但是不影响既往有子宫切除术病史的女性绝经后平均6.8年的冠心病发病率(HR=0.91, 95%CI:0.75-1.12)。
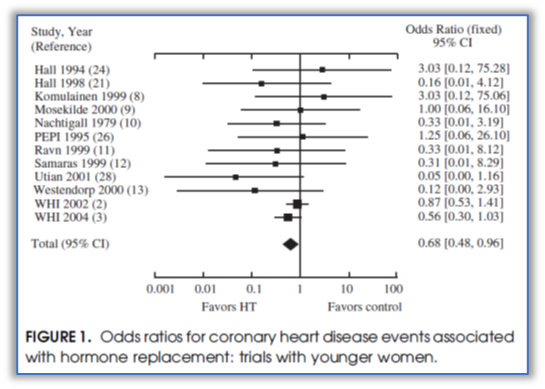
2006年WHI的研究表明,绝经后子宫切除的女性,单纯使用CEE治疗7.1年不会增加乳腺癌发病率,然而,使用CEE治疗增加了乳房X线摄影筛查的频率(9.2% vs 5.5% P<0.001),需要短间隔随访。同年,法国的一项E3N队列研究,认为雌孕激素联合治疗(E+P)与乳腺癌风险的相关性,随孕激素类型的不同而显著不同,其中,黄体酮、地屈孕酮不增加乳腺癌的风险。另一项meta分析表明,MHT可降低平均绝经时间小于10年或者平均年龄小于60岁的绝经后妇女冠心病事件的风险(OR=0.68, 95%CI: 0.48-0.96)(图2)。

2009年芬兰的研究表明,乳腺癌的发生风险随着E+P使用持续时间的延长而增加,使用E+P治疗的前三年内乳腺癌的标准化发病率没有上升,但使用3~5年的乳腺癌标准化发病率上升到1.31(95%CI:1.20-1.42),使用10年或更长时间的标准化发病率上升到2.07(95%CI:1.84-2.30)。同年,WHI的研究表明,联合使用E+P(干预时间8.6年)与更高的乳腺癌发病率相关,并且淋巴结阳性比例更高,联合使用E+P也会增加乳腺癌死亡率和总死亡率。
2012年,WHI研究表明,单纯使用CEE,随访11.8年,乳腺癌死亡率(OR=0.37, 95%CI: 0.33-0.91)和总死亡率(OR=0.62, 95%CI: 0.39-0.97)降低,亚组分析中,雌激素降低乳腺癌的风险,主要集中在无良性乳腺疾病(OR=0.61, 95%CI: 0.47-0.79)或无乳腺癌家族史(OR=0.68, 95%CI: 0.53-0.88)的女性。
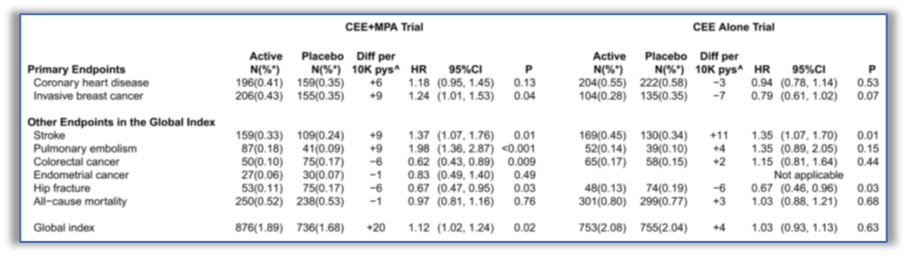
2013年,WHI累计随访13年的研究,发现绝经后健康妇女应用结合CEE+安宫黄体酮(MPA),轻微增加侵袭性乳腺癌,中风,血栓风险,单纯应用CEE,轻微增加中风发生风险,但均不增加全因死亡率(图3)。

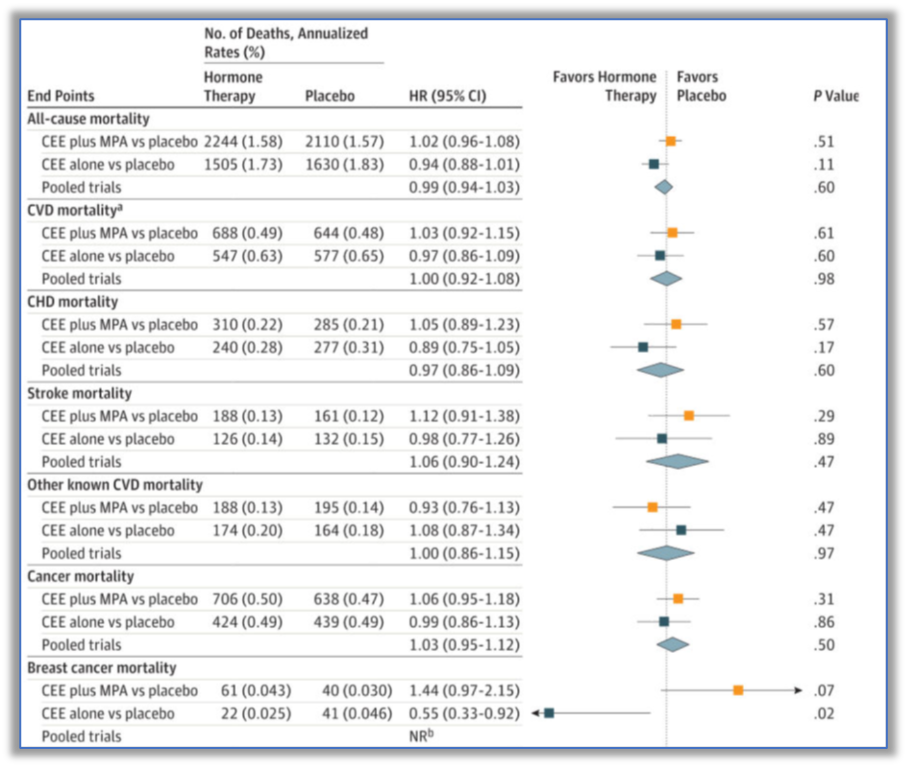
2017年,WHI长期随访(18年)的研究结果(发表在JAMA杂志)表明,绝经后妇女应用CEE+MPA5.6年或单用CEE7.2年,均没有增加全因死亡率、心血管病死亡率以及乳腺癌死亡率(图4)。2018年WHI的一项亚组分析发现,使用阴道雌激素的绝经后妇女患心血管疾病和癌症的风险没有升高。

尽管绝经期症状的缓解主要依靠雌激素,但对于有子宫的妇女来讲,还需添加孕激素以保护子宫内膜。2020年WHI研究表明,与安慰剂相比,在既往行过子宫切除术的女性,单独随机使用CEE与较低的乳腺癌发病率和死亡率显著相关,而在子宫完整的女性中,与安慰剂相比,先前随机使用CEE+MPA,与较高的乳腺癌发病率显著相关,但在乳腺癌死亡率方面无显著差异。
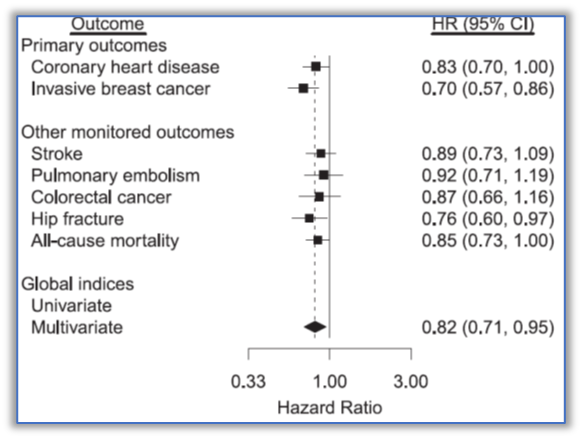
2021年,WHI后续评估中,研究了50~59岁妇女接受MHT的健康益处和风险,发现与安慰剂组(0.36%,n=1674)相比,CEE组(0.28%,n=1639)浸润性乳腺癌的年化率较低。CEE降低了globla index(定义为冠心病、浸润性乳腺癌、中风、肺栓塞、结直肠癌、子宫内膜癌、髋部骨折和全因死亡率)的风险(RR=0.82, 95%CI:0.71-0.95)(图5)。

2023年WHI的最新报道提出(基于两项RCT研究),既往接受过子宫切除术的女性雌激素治疗可降低乳腺癌的发病率和死亡率。然而,E+P可能会增加乳腺癌的发病率,因此,考虑使用E+P治疗血管舒缩症状的女性应了解乳腺癌的相关风险。
实际上,用通俗的话来解释,任何MHT的方案,包括单用CEE和E+P,即使用天然或者接近天然的孕激素,都不能保证不得乳腺癌。但是,即使用MPA的女性,所增加的乳腺癌风险与每天一杯红酒相当,而低于每天饮用两杯红酒的风险,单用CEE的乳腺癌风险就更低了。而且,使用MHT治疗即使极其轻微的增加了乳腺癌的风险,也没有增加乳腺癌的死亡率,说明这些乳腺癌患者都是极早期发现的,也是容易治疗的。
总之,MHT的使用让许多绝经后女性生命质量得到提高,在绝经10年之内以及60岁之前开始使用MHT有更多的获益。治疗期间,应该每年体检重新评估MHT的风险,分析利弊关系,在专业医生的指导下进行个体化治疗,加强安全性监测。
作者简介:


郁琦: 北京协和医院妇产科学系副主任,妇科内分泌和生殖中心主任,医学博士,教授,主任医师,博士生导师。亚太绝经联盟前任主席,国际绝经学会《Climacteric》杂志副主编。中华医学会妇产科学分会绝经学组组长,中国医药教育协会副会长,中国医药教育协会生殖内分泌专业委员会主任委员,中国老年保健协会妇科内分泌与更年期分会主任委员,中国妇幼健康研究会生殖内分泌专委会副主任委员。《中华妇产科杂志》《中华骨质疏松和骨矿盐疾病杂志》《实用妇产科杂志》《中国实用妇科与产科杂志》《生殖医学杂志》编委。从事妇科内分泌工作30余年,进行不育和辅助生育、月经相关疾病、绝经管理和性发育异常等的临床和科研。承担包括国家自然科学基金和十五、十一五、十二五、十三五、十四五科技攻关课题在内的多项相关科研课题。


侯海燕:毕业于北京协和医学院(清华大学医学部),医学博士,师从我国著名生殖与妇科内分泌专家、北京协和医院郁琦教授。英国谢菲尔德Royal Hallamshire医院生殖中心访问学者。中国中西医结合学会生殖医学专业委员会青年委员;中国医药教育协会生殖内分泌分会委员;中国性学会女性生殖医学分会委员;北京妇产学会京津冀生殖医学分会委员;天津市医疗健康学会会员;原天津市抗衰老学会妇产科分会秘书;大不列颠自然医学《British Nature Medicine Journal》杂志编委、《国际妇产科学》杂志、《国际生殖健康/计划生育》杂志、《天津医药》杂志审稿专家。一直从事辅助生殖与妇科内分泌的临床与科研工作,曾主持及参与国家级、省部级及海外合作课题8项,发表论文百余篇,研究成果多次获奖。
